La RCU (rettocolite ulcerosa) è una malattia infiammatoria cronica che colpisce l’intestino crasso, in particolare il colon e il retto. Rientra nel gruppo delle malattie infiammatorie croniche intestinali (MICI), di cui fa parte anche il Morbo di Crohn. Considerato l’aumentato rischio di neoplasia nei pazienti affetti dalla malattia, risulta fondamentale il ruolo della prevenzione.
Epidemiologia ed eziologia
L’incidenza della malattia nel nostro paese è di circa 7 casi ogni 100.000 abitanti l’anno, inoltre non vi è una prevalenza per il sesso maschile o femminile. Si può osservare un modello di incidenza bimodale, con un picco di insorgenza tra i 15 e i 30 anni e un secondo tra i 50 e i 70. A livello mondiale sono più colpiti i paesi del Nord Europa e del Nord America, dimostrando la stretta correlazione della rettocolite ulcerosa con un ambiente e uno stile di vita occidentalizzato, tipico dei paesi industrializzati. Nonostante la RCU sia considerata idiopatica, diversi studi hanno dimostrato il ruolo di alcune regioni del genoma che potrebbero conferire una predisposizione alla malattia. Inoltre, tra i meccanismi responsabili della patologia spicca il ruolo del microbiota intestinale. Infezioni, alimentazione, allattamento, abitudini di vita, ambiente, patrimonio genetico, influenzano profondamente la diversità della flora intestinale e i meccanismi di immuno-tolleranza. Il fumo di sigaretta e un precedente intervento di appendicectomia sembrano essere, invece, fattori protettivi.
Clinica

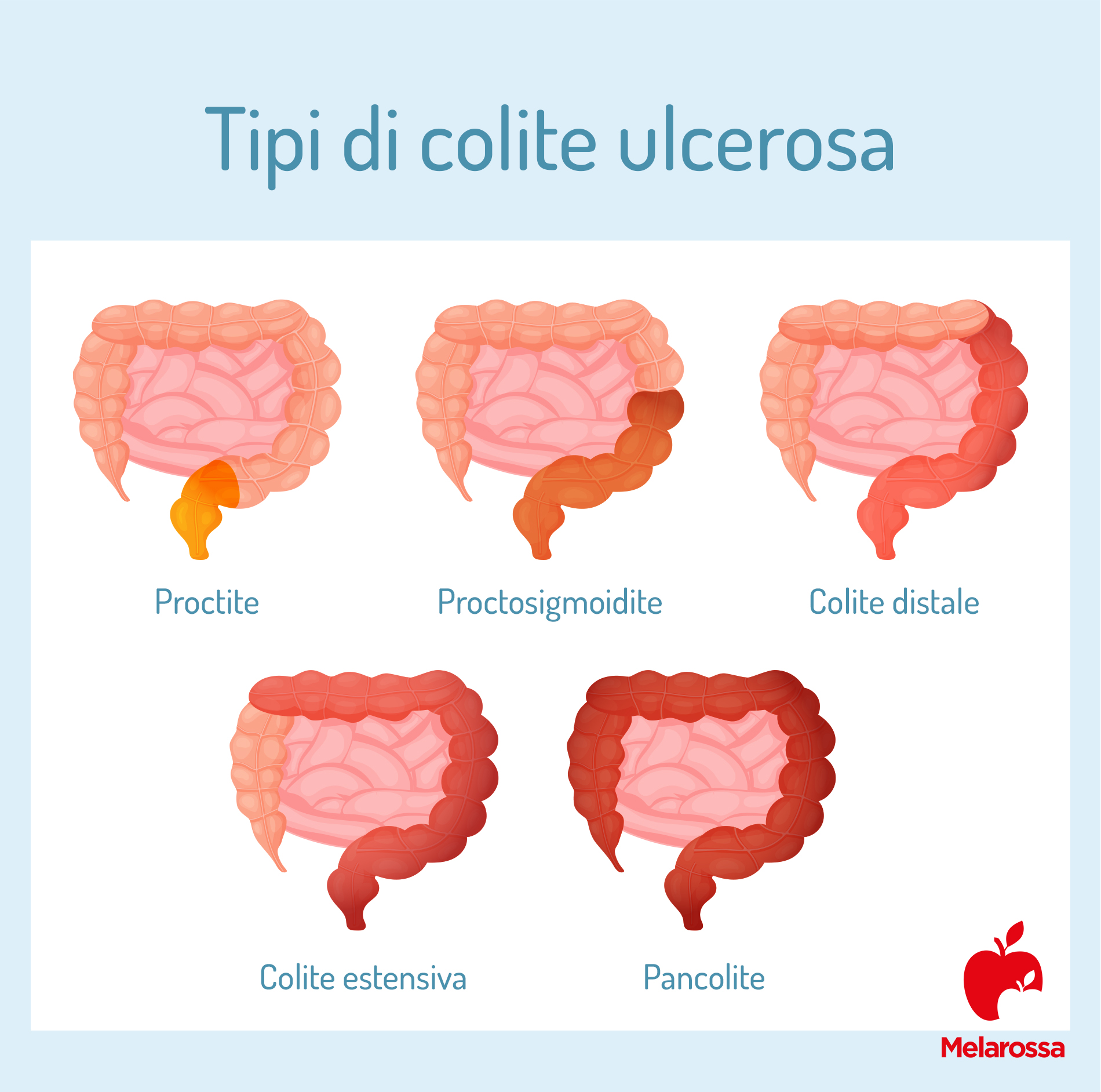
I principali sintomi riportati dal paziente includono la diarrea ematica (spesso con emissione di muco), il tenesmo rettale, incontinenza fecale, dolori addominali crampiformi, soprattutto nei quadranti inferiori dell’addome. Infatti, la RCU colpisce soprattutto il retto e il colon di sinistra, ma nel corso del tempo può estendersi ad altri segmenti intestinali, comportando diversi quadri clinici, come proctite, proctosigmoidite o nei casi più gravi pancolite (cioè infiammazione di tutto il colon). In alcuni casi ai sintomi appena descritti si associano manifestazioni extra-intestinali dovute alla natura immuno-mediata della malattia, come artriti, manifestazioni oculari (uveite, sclerite), cutanee (psoriasi o eritema nodoso) o epatiche (colangite sclerosante primitiva). In circa il 15% dei casi la patologia assume un decorso aggressivo, manifestandosi con frequenti scariche di diarrea ematica accompagnate da febbre, disidratazione, perdita di peso e progressiva anemizzazione, tanto da richiedere ricovero ospedaliero.
Diagnosi
Il primo passo per diagnosticare la RCU è rappresentato da una buona anamnesi, seguita da esami di laboratorio e da diagnostica strumentale. E’ necessario eseguire coprocoltura ed esame microscopico delle feci per escludere cause infettive, insieme al dosaggio della calprotectina fecale, una proteina la cui concentrazione aumenta in corso di infiammazione. Gli esami del sangue dimostreranno un aumento degli indici di infiammazione (VES e PCR) e le conseguenze dell’abbondante diarrea ematica: anemia, riduzione dell’albumina (una delle proteine più abbondanti nel sangue), squilibrio degli elettroliti (potassio, sodio). La diagnosi viene completata dall’esecuzione di rettosigmoidoscopia e colonscopia, che evidenzieranno i principali caratteri anatomo-patologici della malattia: la mucosa intestinale appare infiammata, friabile e facilmente sanguinante, sono presenti aree di ulcerazione e talvolta pseudopolipi dovuti al tentativo della mucosa di rigenerarsi.
Trattamento
La RCU è una patologia cronica, per cui il trattamento farmacologico è mirato a ridurre l’infiammazione e la progressione della malattia. I farmaci più utilizzati sono rappresentati da anti-infiammatori, corticosteroidi, immunosoppressori e nelle forme più aggressive anche farmaci biologici. Questi ultimi sono costituiti da anticorpi monoclonali rivolti contro le molecole coinvolte nell’infiammazione della mucosa intestinale, come TNF-alfa, interleuchine e altri mediatori. In circa 1/3 dei pazienti è necessario eseguire un intervento chirurgico, poiché i farmaci somministrati non hanno dato risposta oppure il paziente presenta delle complicanze, come emorragia, stenosi, perforazione, rischio di neoplasia. L’intervento chirurgico consiste solitamente nella proctocolectomia, con successiva anastomosi tra ileo e ano per consentire il transito e l’espulsione delle feci (quindi si rimuove tutto il colon e si collegano i due monconi, cioè l’ultimo tratto dell’intestino ileale con l’ano). E’ importante considerare le implicazioni emozionali e le nuove sfide che il paziente dovrà affrontare (alimentazione, defecazione, ileostomia temporanea o permanente) e fornire il supporto psicologico e terapeutico necessario.

Il ruolo della prevenzione
Secondo recenti studi i pazienti con RCU presentano un rischio di circa 2,4 volte aumentato di sviluppare un cancro del colon-retto. Altri fattori di rischio sono rappresentati dal sesso maschile, dalla familiarità, dalla giovane età alla diagnosi e ovviamente dalla durata ed estensione della patologia. Il carcinoma del colon-retto associato alla rettocolite ulcerosa è dovuto al fatto che l’infiammazione cronica predispone la mucosa intestinale a sviluppare delle displasie, ovvero delle alterazioni pre-cancerose, e in seguito il carcinoma. Per tale motivo è fondamentale il ruolo della prevenzione, da eseguire tramite un monitoraggio costante del paziente. E’ consigliabile eseguire delle colonscopie con biopsie seriate ogni 2-3 anni a partire da 8-10 anni dall’inizio dei sintomi intestinali. Un’altra tecnica molto utilizzata è rappresentata dalla cromoendoscopia, una tecnica di imaging che utilizza coloranti applicati per via topica durante la colonscopia per mettere meglio in evidenza le alterazioni della mucosa.
L’importanza della dieta

Considerato il ruolo del microbiota e la maggiore incidenza delle MICI nei paesi “occidentalizzati”, si evince che una buona alimentazione rappresenti un fattore protettivo contro la malattia. Per tali motivi è consigliabile consumare alimenti ricchi di antiossidanti, come olio di oliva, mirtilli, cipolle rosse. Al contrario è necessario moderare il consumo di spezie, caffè, alcolici e bevande gassate. Si consiglia, inoltre, di aumentare il consumo di pesce e semi di lino e ridurre invece frutta secca e olio di semi, per ripristinare il rapporto tra omega6 e omega3. Durante la fase attiva della malattia, è necessario moderare il consumo di fibre e di alimenti meteorizzanti, come i legumi e preferire lo yogurt al latte. E’ preferibile consumare frutta e verdure sbucciate o cotte a vapore e limitare gli alimenti ricchi di grassi. Infine, può essere utile il consumo di alimenti probiotici e soprattutto l’assunzione di molti liquidi per combattere la disidratazione dovuta alla diarrea.
Alessandra Napoli
Bibliografia:
